Эпилепсия – хроническое заболевание головного мозга, которое проявляется неконтролируемыми приступами судорог. Они возникают вследствие патологически усиленного импульса в коре головного мозга. Заболевание характеризуется волнообразным течением – после приступа наступает период ремиссии. Клинические проявления заболевания зависят от локализации очага, степени тяжести и разновидности припадков.
Причины возникновения
Одной из основных причин возникновения эпилепсии считается наследственная предрасположенность: если у родителей в анамнезе имеются судорожные симптомы, то большая вероятность их развития и у ребенка. Эпилепсия развивается также под воздействием следующих причин:
- Черепно-мозговой травмы;
- Нарушения мозгового кровообращения;
- Дисплазии церебральных сосудов;
- Объёмных образований в коре головного мозга;
- Нейрохирургического вмешательства;
- Инфекционных заболеваний центральной нервной системы;
- Перенесенного ишемического или геморрагического инсульта.
Возникновение приступов эпилепсии обусловлено наличием в коре головного мозга стабильного очага с эпилептической активностью. Судорожная активность из первичного очага может распространяться через комиссуральные волокна, корковые нейронные комплексы, центрэнцефалическую систему мозга. При наличии повышенной судорожной активности в течение длительного времени возникают вторичные очаги.
Эпилепсия может развиться под воздействием следующих провоцирующих факторов:
- Гормональных сбоев;
- Алкоголизма и наркотической зависимости;
- Хронического стресса;
- Чрезмерного эмоционального напряжения;
- Хронического переутомления.
Вторичные приступы эпилепсии возникают у пациентов, страдающих опухолями головного мозга, церебральной сосудистой патологией, после кровоизлияния в области головы, вследствие отравления токсическими веществами.
Симптомы ночной эпилепсии
Эпилептические приступы в процессе сна возникают у 30% пациентов с данным типом патологии. В данном случае наиболее вероятны припадки накануне, во время сна или перед непосредственным пробуждением.
У сна существует быстрая и медленная фазы, в ходе которых головной мозг имеет собственные особенности функционирования.
При медленной фазе сна электроэнцефалограмма фиксирует возрастание возбудимости нервных клеток, индекса активности эпилепсии, вероятности приступа. При быстрой фазе сна нарушается синхронизация биоэлектрической активности, что приводит к подавлению распространяемости разрядов электричества на соседние отделы головного мозга. Это, в целом, уменьшает вероятность возникновения приступа.
При укорачивании быстрой фазы снижается порог судорожной активности. Депривация сна, наоборот, повышает вероятность частых припадков. Если человек не высыпается, он становится сонливым. Это состояние очень похоже на медленную сонную фазу, провоцирующую патологическую электрическую активность головного мозга.
Также приступы провоцируются и иными проблемами со сном, например, даже единственная бессонная ночь может стать для кого-то причиной развития эпилепсии. Чаще всего при наличие предрасположенности к заболеванию на развитие влияет некоторый период, во время которого пациент имел явный недостаток в нормальном сне. Также у некоторых больных может повыситься острота приступов из-за нарушений в режимах сна, слишком резких пробуждений, от приема успокоительных средств или переедания.
Симптоматика ночных приступов эпилепсии, независимо от возраста пациента, может быть разнообразной. Чаще всего ночным припадкам свойственны судороги, тонические, клонические приступы, гипермоторные действия, повторяющиеся движения. При лобной аутосомной ночной эпилепсии при приступах пациент может ходить во сне, разговаривать, не просыпаясь, испытывать страх.
Все вышеназванные симптомы могут проявляться во всевозможных сочетаниях у разных пациентов, поэтому при постановке диагноза может возникать некая путаница. Нарушения сна являются типичными проявлениями различных патологий центральной нервной системы, а не только эпилепсии.
Предвестники эпилептических судорог
Первый предвестник эпилептических судорог – аура. Она индивидуальна у каждого пациента. Благодаря постоянности предвестников больные могут предупредить окружающих о начале приступа или самостоятельно переместиться в безопасное место.
Различают следующие виды ауры, предшествующей возникновению приступа эпилепсии:
- Галлюцинации;
- Резкое сокращение мышц верхних или нижних конечностей;
- Повторение одинаковых движений;
- Ощущение жжения, ползания мурашек или покалывания в различных частях тела;
- Резкое ухудшение настроения.
Продолжительность ауры – несколько секунд. В это время пациенты не теряют сознания.
Диагностика
Диагностирование заболевания происходит при помощи сбора анамнеза. Специалист выслушивает жалобы, на основе которых можно поставить предварительный диагноз.
После этого пациента отправляют на лабораторные и аппаратные обследования, что дает возможность дифференцировать эпилептические приступы от других патологий, позволяет выяснить причину, характер изменений, определить форму и назначить лечение.
Постановкой диагноза занимаются неврологи и эпилептологи, которые выясняют причины эпилепсии у взрослых с помощью показаний, полученных от комплексного развернутого обследования.
Инструментальные методы диагностики
Самая безопасная аппаратная диагностика – проведение ЭЭГ. Она не имеет противопоказаний, с ее помощью можно зафиксировать зоны пароксизмальной активности. Это могут быть острые волны, спайки, медленные волны. Современная ЭЭГ дает возможность выявить точную локализацию патологического очага.
Наиболее информативным нейровизуализационным методом является МРТ головного мозга. Исследование позволяет выявить первоначальную причину отклонения, определить локализацию поражения в ЦНС.
Лабораторные методы диагностики
Эпилепсия возникает под воздействием различных причин, чтобы выявить наличие инфекции, воспалительного процесса, гормональных сбоев, генетических дефектов, пациенту требуется сдать анализ крови общий, биохимический, молекулярно-генетический, проверить онкомаркер.
Диагностика эпилепсии
Наиболее точный способ постановки диагноза «эпилепсия» – это электроэнцефалограмма, записанная в течение нескольких часов (ЭЭГ-мониторинг, желательно сопровождающийся видеозаписью приступа). Эпилепсия требует изучения функций головного мозга, исключения иных причин судорожного синдрома: назначают МРТ или КТ головного мозга. Дополнительно применяется и лабораторная диагностика.
Анализы на эпилепсию
Лабораторным путем можно установить наличие хромосомных аномалий методом молекулярного скрининга. Выявляются изменения теломеров некоторых хромосом, приводящие к ограничению когнитивной функции.
С целью генетической диагностики назначают:
- молекулярный скрининг на микроделеции/микродубликации (молекулярные копии участка хромосомы);
- генодиагностику синдрома Мартина-Белла или Шерешевского-Тернера.
Лабораторным методом диагностируются TORCH-инфекции, способствующие развитию эпилептического синдрома.
Для коррекции антиконвульсивной терапии выполняется ряд лабораторных исследований содержания медикаментозных препаратов:
- Леветирацетам
- Карбамазепин
- Клоназепам
- Дифенин
- Фенитоин
Первая помощь при приступах
Правильно оказанная помощь при эпилептическом припадке снижает риск развития осложнений и травм. Человеку, который оказался рядом с больным, следует его подхватить и не допустить падения. Также необходимо выполнить следующие действия:
- Положить под голову одеяло, подушку или валик из одежды;
- Освободить шею и грудную клетку от сдавливающих предметов и одежды (галстука, рубашки, шарфа);
- Аккуратно перевернуть голову пациента на бок, чтобы свести к минимуму риск вдыхания или пассивного заброса рвотных масс, собственной слюны;
- Открыть рот и вложить в него ткань или платок, чтобы предотвратить прикус больным своего языка;
- Не размыкать насильно рта;
- При остановке дыхания на продолжительное время провести искусственную вентиляцию лёгких изо рта в нос или рот.
Во время приступа у пациента может произойти непроизвольное мочеиспускание или дефекация. Это проявление эпилепсии не должно вызывать страх у окружающих. После приступа больные обычно испытывают сонливость, выраженную слабость.
Типы эпилептических припадков
- У генерализованных припадков есть предвестники. Они могут проявляться за несколько суток или за пару часов до приступа. Очередной припадок предвещают резкие перемены в поведении, повышенная возбудимость, раздражительность и пищевые нарушения. Перед приступом у людей фиксируют определенную “ауру”:
- Сенсорная аура — больного мучают галлюцинации, воображаемые зрительные образы и звуки.
- Психическая аура — беспричинное переживание сильных эмоций. Может охватить состояние ужаса или необъяснимого счастья.
- Вегетативная аура — нарушение работы внутренних органов. Проявляются болезненные ощущения, тошнота, учащенное сердцебиение и т.д.
- Моторная аура — человек выполняет странные движения руками и ногами, характерно запрокидывает голову и т.д.
- Речевая аура — несвязная речь, произнесение бессмысленных слов и звуков.
- Сенситивная аура — онемение отдельных частей тела, озноб и тд.
При наступлении эпилептического приступа, пациент может кричать или хрипеть. Он бледнеет, теряет сознание и падает на землю. Его дыхание замедляется. Затем тело больного напрягается, а конечности начинают непроизвольно дергаться. Зрачки расширяются, подскакивает артериальное давление, изо рта течет слюна, повышается потоотделение и лицо наливается кровью. В некоторых случаях происходит бесконтрольное опорожнение организма. Во время приступа пациент может прикусить язык. Через некоторое время судороги отступают, и человек приходит в себя. В среднем генерализованный припадок может продолжаться от нескольких секунд до нескольких минут.
- Фокальные припадки направлены только на одну часть тела и могут переходить из одного участка на другой. После таких приступов нужно обязательно посетить врача, поскольку происходит органическое поражение мозга.
- Существует разновидность эпилептических припадков для которых характерны малые судорожные приступы. Человек теряет сознание, но не падает. Лицо становится бледным, а лицевые мышцы начинают судорожно подергиваться. Взгляд устремлен в одну точку. Речь становится бессмысленной и бессвязной.
- При височной эпилепсии происходят полиморфные пароксизмы. Их предвестником становится вегетативная аура. Человек совершает неадекватные поступки и может навредить окружающим.
На самом деле существует около 30 разновидностей припадков с широким спектром характерных признаков. Этой теме посвящены целые тома научной литературы.
Как выглядит ЭЭГ при эпилепсии
Для получения точных показателей ЭЭГ при эпилепсии необходимо подготовить пациента к процедуре. Нужно тщательно вымыть голову, чтобы волосы были чистыми. Средств, фиксирующих укладку, не допускается. Это позволит получить более тесный контакт с кожей головы. Перед процедурой не рекомендуют принимать пищу за два часа, но и не испытывать чувство голода. Также нужно снять все украшения перед процедурой.
Признаки эпилепсии при ЭЭГ
ЭЭГ при эпилепсии помогает выявить очаги активности нейронов. Показатели ЭЭГ определяют форму патологии. Также с их помощью можно отслеживать динамику, определять дозировку медикаментов. Наибольшая ценность этого метода в том, что болезненные изменения получается выявить в промежутках между приступами.
Выделяют следующие виды ЭЭГ:
- рутинная электроэнцефалография. Диагностика, при которой проводится запись и регистрация биопотенциалов мозга для определения эпилепсии;
- с использованием дополнительных электродов;
- во время ночного сна. Фиксируются показатели ЭЭГ во время ночного сна;
- длительная ЭЭГ при эпилепсии. Запись показателей в течение суток;
- ЭЭГ со стандартными процедурами активации. Гипервентиляция, фотостимуляция и использование других видов стимуляции, таких как чтение, просмотр фильмов, музыка;
- видеомониторинг;
- процедура с лишением ночного сна.
Довольно часто изменения на ЭЭГ возникают при движении глаз, изменении ритма дыхания, пульсации сосудов или двигательных рефлексов. Поэтому очень важно правильно интерпретировать признаки эпилепсии при ЭЭГ.
МРТ головного мозга при эпилепсии
Магнитно-резонансная терапия при эпилепсии показывает пораженные участки головного мозга и проводится практически во всех случаях заболевания. Это отличный способ определить степень распространения недуга на здоровые клетки и скорость его развития.
По глубокому убеждению международных антиэпилептических организаций, процесс прохождения МР-томографии или КТ является обязательным и должен проводиться по требованию врача.
Многие современные клиники с новейшим оборудованием предоставляют возможность диагностирования данного недуга, поэтому процедура предусмотрена в обязательном порядке. Для успешного обследования необходимо:
- Направление на исследование с грамотной постановкой возможного диагноза и необходимостью проведения диагностики. В направлении должны быть указаны возможные подозрения на патологию и любые из ее проявлений. На основе предыдущих обследований, в том числе и ЭЭГ, невролог может допустить возможное расположение и характер патологического процесса.
- Современный МР-томограф с оптимальной мощностью и амплитудой. Подобные устройства проводят исследования даже при минимальных срезах.
- Специалист по лучевой терапии с углубленными знаниями по неврологии, хорошо понимающий специфику работы нервной системы. Доктор должен знать, когда можно применить дополнительные методы сбора данных, которые не предусмотрены медицинским протоколом.
Показывает ли МРТ эпилепсию, во многом зависит от врачей и консультантов, а также специалистов по МР-томографии, которые часто не способны провести конструктивный анализ собранных данных, чтобы установить методику лечения и утвердить заключительный диагноз.
Можно ли по МРТ определить эпилепсию?
Эпилепсия как недуг известна более 7 тысяч лет, но инструментальная диагностика началась лишь с 1929 года. Магнитно-резонансная томография в данном случае — это достоверный инструментальный метод диагностирования такой патологии, поэтому во всем мире практикуются комплексные процедуры, позволяющие определить распространение и развитие болезни до последней мелкой детали. Благодаря этому можно установить причины возникновения патологии, которых немало:
- порок и аномалия головного мозга разного характера;
- склеротические изменения;
- онкология и доброкачественные опухоли;
- изменения в результате ударов и пережитых травм;
- инфекционные поражения;
- сосудистые патологии;
- дегенеративные изменения;
- метаболические нарушения.
Другими словами, диагностика на современном оборудовании позволяет рассмотреть патологию изнутри и определить источники и факторы, которые спровоцировали ее развитие. Такой метод, несомненно, влияет на уровень лечебных мероприятий, поскольку на показаниях МРТ или КТ основываются заключительные выводы по поводу диагноза пациента.
Кто назначает МРТ при эпилепсии
Любое заболевание требует внимания узкого специалиста, и эпилепсия — не исключение. Особенно если учесть тот факт, что поражен наиболее важный орган человека. После детального анамнеза терапевт направляет больного на прием к невропатологу, который записывает клиента на ЭЭГ, если его подозрения допускают вероятность повреждения клеток ткани. Это заключение требуется врачу-рентгенологу для того, чтобы:
- уточнить области, где была выявлена эпилептическая активность;
- при необходимости ввести ряд дополнительных программ во время процедуры;
- сопоставить показатели, которые были получены при ЭЭГ и МРТ, и определить структурные изменения в тканях.
Использование томографии имеет несколько целей, которые преследует невролог. На МРТ направляют для уточнения подозрений и собранных данных только тех, у кого в ходе анамнеза был определен и описан припадок, так как программа позволяет в деталях изучить возможные структурные нарушения участков, которые наиболее активны во время приступов. Кроме этого, процедура рекомендована пациентам с уже подтвержденным установленным диагнозом, которым не удается избавиться от приступов с помощью медикаментов.
КТ или МРТ — что лучше?
От выбора оборудования зависит довольно много, поэтому произвольное посещение подобных диагностических центров недопустимо. Для более детальной диагностики блок МРТ комплектуют программами, которые были созданы для получения дополнительных сведений о состоянии пораженных тканей. Абсолютное покрытие таких тканей информационным полем томографа значительно упрощает процесс определения терапии и уровень рисков для отдельных случаев.
Компьютерная томография проводится для получения детализированной картинки мозга в поперечном сечении. Специализированное оборудование обеспечивает безопасность процедуры и эффективность, а также гарантирует качество полученных результатов. Это безболезненный вариант обследования, противопоказанием к которому является только беременность. Оба варианта томографии имеют свои преимущества, однако необходимость использования того или иного аппарата устанавливает лечащий врач.
Как проходит МРТ при эпилепсии
Основным препятствием для многих является тот факт, что во время томографии пациент должен находиться в неподвижном состоянии до 50 минут, что предельно сложно для людей с повышенной раздражительностью или постоянной тревогой.
Специалист, проводящий процедуру, находится в другой комнате за стеклом и держит связь с пациентом по микрофону. В зоне обследования не должны находиться посторонние предметы, которые могут нарушить работу блока. Больной должен внимательно слушать врача и следовать его указаниям, при этом максимально сохранять неподвижность. Продолжительный, но не травмирующий процесс извлекает все необходимые сведения о состоянии клеток и степени распространения болезни.
МРТ с контрастом при эпилепсии
Известно, что эпилепсия — заболевание, которое имеет несколько факторов, провоцирующих характерные припадки. Это во многом расширяет спектр поисков пораженных участков тканей, поэтому используются разные методики исследования.
Сама процедура состоит из введения вещества внутривенно, оно быстро распространяется по сосудам и венам, достигая в конечном итоге мозга. Сам контраст содержит в себе допустимую норму йода и других соединений, которые при попадании в кровь и под влиянием лучей отображают собственный цвет. Именно так появляется легко узнаваемая сетка венозной системы.
Противопоказания
Никаких особенных мероприятий перед самой диагностикой проводить не надо. Пациент может продолжать медикаментозное лечение, придерживаться диеты и всех требований врача. Обычно больной ведет полноценную жизнь, без ограничений и мер предосторожности.
Несмотря на всю безобидность, процедура все же имеет ряд ограничений. Это наличие любых металлических имплантатов в организме, импланты внутреннего и среднего уха, а также кардиостимуляторы. Кроме этого, не рекомендуется проходить обследование людям, чей вес превышает 130 кг. Первые месяцы беременности у женщин также относятся к факторам противопоказания.
МРТ при эпилепсии у детей
К сожалению, одной из причин появления заболевания является врожденная патология развития плода. Пациентами неврологов и эпилептологов часто становятся дети самого разного возраста. МРТ при эпилепсии у малышей проводится для того, чтобы исключить наиболее опасные причины, которые требуют хирургического вмешательства:
- опухоль;
- последствия травмы;
- врожденные аномалии развития;
- кортикальные дисплазии;
- проявления генетических заболеваний.
Стоит помнить, что данное обследование требует неподвижного состояния (в случае осмотра детей) около 20–30 минут, поэтому это часто становится проблемой. Дети пугаются шума, отсутствия взрослых рядом и незнакомых ощущений.
Расшифровка МРТ при эпилепсии
Расшифровкой снимков МРТ головного мозга занимается исключительно квалифицированный врач лучевой диагностики. Зачастую это специалист, который лично проводил диагностику и плотно сотрудничает с лечащим врачом пациента. Чтобы правильно интерпретировать и объяснить полученные изображения, требуется профессиональное медицинское образование и значительный практический опыт.
Основная информация передается в электронном виде лечащему врачу. Специалисты проводят тщательное исследование сканограмм, после чего сообщают результаты. Снимки используются для назначения дополнительных диагностических мероприятий, если болезнь вызывает спорные утверждения. Никто из врачей, имеющих узкую специализацию по другим направлениям, не имеет права трактовать результаты в произвольном порядке.
Лечение
Неврологи Юсуповской больницы проводят комплексную терапию эпилепсии. Она направлена на снижение частоты появления эпилептических приступов и прекращение приёма лекарств во время ремиссии. Согласно статистике, в 70% случаев адекватно подобранное лечение помогает практически полностью снять пароксизмальную активность у пациентов.
Для достижения оптимального результата в лечении пациентам прописывают препараты от эпилепсии следующего свойства:
- противосудорожные – способствуют расслаблению мускулатуры, их назначают и взрослым и детям;
- транквилизаторы – позволяют снять или снизить возбудимость нервных волокон, средства показали высокую степень эффективности в борьбе с малыми приступами;
- седативные – помогают снять нервное напряжение и предотвратить развитие тяжелых депрессивных отклонений;
- инъекции – используются при сумеречных состояниях и аффективных нарушениях.
Идиопатическая фокальная эпилепсия протекает доброкачественно. Она требует симптоматического лечения. При фокальных формах с припадками, которые появляются сериями 2-3 раза в месяц и сопровождаются нарастанием психических расстройств, нейрохирурги выполняют операцию.
Хирургическое лечение эпилепсии
Оперативные вмешательства при таких патологиях практикуются уже более 100 лет. Благодаря развитой отрасли нейрохирургии и инновационным разработкам в области медицины их эффективность составляет 80%.
Людям, прошедшим хирургическое вмешательство, удается полностью избавиться от хронических припадков и вернуться к полноценной жизни. Современные технологии позволяют создать детальную карту участков головного мозга, которые отвечают за жизненно важные функции организма — речь, движение, память и координацию.
Показания к хирургическому лечению
Известно, что эта болезнь так же разнообразна, как и факторы, провоцирующие ее. Поэтому в каждом индивидуальном случае терапия подбирается исключительно исходя из анамнеза пациента и результатов анализов, диагностики на КТ или МРТ, а также ЭЭГ.
О возможности хирургического лечения речь идет тогда, когда соблюдается ряд условий:
- Заболевание имеет фокальный (очаговый) характер. Совершенно точно определяется эпилептогенная область головного мозга, удаление которой избавит пациента от припадков.
- Взвешивание рисков. Любая операционная деятельность не должна привести к ухудшению качества жизни человека из-за неврологического или нейропсихологического дефицита.
- Форма должна быть исключительно фармакорезистентной, то есть как минимум два препарата не оказывают влияния на пораженные участки.
Поскольку операция назначается в особых случаях, подготовка и предварительные процедуры перед вмешательством тоже требуют внимания. За счет грамотной диагностики и обследования часто восстанавливается полная картина появления и развития болезни у пациента.
Обследование и анализы перед операцией
Высокая результативность подобного радикального лечения может быть достигнута только при жестком соблюдении всех стандартов подготовительных обследований, проводимых до дня операции. Они включают в себя:
- МРТ по программе эпилептического сканирования;
- видеозапись ЭЭГ, которая выполняется в обязательном порядке при любых формах патологии;
- детальное описание или видео приступов, которые удалось зафиксировать в домашних условиях;
- исследование нейропсихологического профиля больного для подтверждения уже существующего дефицита психических функций;
- анализ возможных факторов риска и осложнений, которые могут возникнуть во время и после оперативного вмешательства;
- консультация эпилептолога.
Оперативные манипуляции проводятся только в специализированных центрах, профильных клиниках с обязательным наличием реанимационного оборудования.
Внутричерепная регистрация ЭЭГ
ЭЭГ (электроэнцефалограмма) — диагностическое мероприятие, которое в обязательном порядке проходят больные с любыми повреждениями или патологиями головного мозга. Этот метод позволяет констатировать нормальную электрическую активность и выявить патологический потенциал мозга и нарушения в его структуре. ЭЭГ широко используется при:
- эпилепсии;
- дифференциальной диагностике эпилептических припадков;
- неэпилептических пароксизмальных состояниях.
Оценивать ЭЭГ как основной источник диагностики нельзя. По своей специфике большая часть показаний — пассивная. Регистрация данных ЭЭГ при отсутствии значимых раздражителей не позволяет определить реактивность тех или иных нормальных ритмов и получить развернутую картину с достоверной информацией о патологической активности.
Виды хирургического лечения
Хирургическое лечение в России основано на нескольких методиках, которые широко используются во всем мире и на практике имеют отличные показатели результативности. Однако стоит отметить, что 100-процентную эффективность обеспечивает не метод оперативного вмешательства, а другие факторы, которые определяют период заболевания, степень поражения мозга, стадия развития и индивидуальные физические и неврологические данные пациента. Поэтому выделить наиболее действенный метод практически невозможно. Основные виды вмешательств:
- резекция височной доли;
- лезионэктомия;
- каллозотомия мозолистого тела;
- функциональная гемисферэктомия;
- стимуляция блуждающего нерва;
- множественные сублиальные рассечения;
- имплантация нейростимулятора RNS.
Выбор определенного типа операции полностью зависит от врача, который, основываясь на уже имеющихся данных о состоянии больного и его результатах анализов, утверждает способ, наиболее эффективный в конкретном примере.
Кетогенная диета при эпилепсии
Кетогенная диета — это режим питания, который нацелен на вырабатывание в организме повышенного количества кетоновых тел, которые в свою очередь являются лечебным средством от эпилепсии, поскольку при попадании в головной мозг кетоновые тела оказывают противосудорожный эффект.
Кетогенная диета при строгом ее соблюдении оказывает положительный результат в 70% случаев. Особенно эффективен такой вид питания для детей несмотря на то, что ребенку тяжелее всего придерживаться этой диеты.
Меню на кетогенной диете для взрослых
Главным принципом кетогенной диеты является соотношение белков и углеводов относительно жиров – баланс должен соответствовать значению 1 к 4, при этом количество потребляемых белков должно в разы превышать количество углеводов. Здоровый человек получает из углеводов энергию – за счет их окисления происходит выделение АТФ (аденозинтрифосфата), который в свою очередь является топливом для нашего организма.
В течение диеты режим может быть откорректирован исходя из личных показателей или пожеланий пациента. Основу такого рациона должно составлять обилие полезных жиров, которые рекомендовано получать из следующих продуктов:
- жирная морская рыба;
- говядина, баранина, свинина;
- сало;
- сливочное масло и сливки;
- растительные масла — оливковое, кокосовое, льняное, облепиховое и кунжутное;
- семена, орехи;
- авокадо.
Опасные продукты при эпилепсии
Людям, страдающим эпилепсией, важно не допускать переедания, а также ограничивать потребление простых сахаров. Диета при эпилепсии направлена на снижение нагрузки на организм человека и предотвращение развития приступов. Следует максимально ограничить употребление:
- рафинированного сахара, меда;
- мучных изделий (хлеба, булок, печенья, макаронных изделий);
- различных круп;
- овощей и фруктов, содержащих большое количество крахмала (в основном корнеплоды);
- алкоголя;
- различных соусов с большим процентом содержания углеводов.
Отказ от вредных продуктов позволяет не только снизить вероятность повторных эпилептических приступов, но и улучшить общее состояние больного. Следует понимать, что даже редкие минимальные нарушения правил питания грозят плохой результативностью всей диеты. Важно превратить такую диету в образ жизни.
Меню при кетогенной диете для взрослых
Как правило, кетогенная диета назначается не всем пациентам, а лишь тем, у которых отсутствует положительная реакция на употребление противоэпилептических препаратов. Наибольшую эффективность данная диета имеет в детском возрасте. Однако несмотря на высокую эффективность данного режима питания, оно имеет ряд противопоказаний:
- цереброваскулярные патологии;
- энцефалопатия;
- заболевания почек и печени;
- заболевания эндокринной системы (или предрасположенность к ним);
- митохондриальные патологии;
- заболевания сердечно-сосудистой системы.
Примерное меню на кетогенной диете выглядит следующим образом:
- первый прием пищи (завтрак) — яичница с ветчиной или беконом, салат из некрахмалистых овощей, заправленный оливковым маслом;
- второй прием пищи (обед) — тушеная или жареная свинина или говядина, овощи на пару;
- третий прием пищи (ужин) — жирная морская рыба (лосось, скумбрия, селедка), свежие овощи и твердый сыр.
Длительность такого режима питания регулирует врач. Для получения результата нужно минимум 3-4 недели. Если диета дала положительный результат, данного режима питания рекомендуется придерживаться всю жизнь.
Кетогенная диета для детей
Детям кетогенная диета показана только после одного года во избежание задержек в развитии и серьезных осложнений внутренних биоритмов. Для нормального развития дети должны употреблять в пищу все микроэлементы и витамины в достаточном количестве.
Рацион кетогенной диеты у детей будет примерно совпадать с питанием у взрослых. Однако детям также назначают специальные жирные молочные напитки, которые «приучают» детский организм к употреблению большого количества жиров. Молочный напиток можно употреблять в виде коктейля или мороженного.
Почему происходит припадок?
По мнению ученых эпилептический припадок начинается из-за аномальной активности нервных клеток в головном мозге. Происходит мощный электрический разряд, который становится пусковым механизмом. У больного резко начинаются сильные и бесконтрольные судороги.
В исторических источниках эпилепсию называют “падучей болезнью”, поскольку пациент валится с ног. Историки утверждают, что многие знаменитости прошлых столетий страдали подобными припадками, например Наполеон и Юлий Цезарь. Обычно заболевание формируется в детском и подростковом возрасте. Со временем интервал между приступами и характер припадков может заметно меняться.
Выбор тактики лечения
На основании собранных данных врач принимает решение о медикаментозном или хирургическом лечении определенного вида заболевания. Напомним, что есть патология, которая не поддается лечению с помощью медикаментов, поэтому она относится к показаниям для оперативного вмешательства.
Часто для детального ознакомления с природой болезни врачи опрашивают родных больного и требуют описать особенности приступов, иногда просят сделать домашнее видео, чтобы ознакомиться с ними самостоятельно. После анализа всех полученных показателей врач принимает решение о проведении индивидуальной терапии с использованием препаратов, которые купируют припадки.
Стимуляция блуждающего нерва при эпилепсии
Стимуляция блуждающего нерва является мини-инвазивной операцией, в ходе которой под кожу устанавливается миниатюрное устройство. Стимулятор эпилепсии располагается специалистами в области ключицы, он применяется для генерации импульсов, которые затем поступают в блуждающий нерв с помощью специальных электродов. Так, устройство может быть запрограммировано на генерацию импульсов длительностью 30 секунд через каждые 5 минут. Гибкие настройки позволяют подобрать для каждого пациента оптимальный режим.
Стимулятор эпилепсии может вызвать осложнения, о которых специалисты предупреждают пациента. Так, в ходе операции могут быть повреждены сосуды шеи и нервы. Кроме этого, у пациента может возникнуть аллергическая реакция на анестезию или произойти кровотечение. Опытные специалисты предварительно изучают возможные риски и принимают меры для их минимизации.
Показания к проведению процедуры
Импульсы в головном мозге передаются от нейрона к нейрону упорядоченно. При эпилепсии возникают очаги патологической пульсации, и порядок проведения импульсов нарушается. Медикаментозная терапия при эпилепсии позволяет эффективно контролировать приступы.
Стимуляция блуждающего нерва при эпилепсии показана в следующих случаях:
- при неэффективности медикаментозной терапии;
- консервативное лечение дает положительный эффект, однако при использовании препаратов возникают побочные эффекты;
- другие хирургические методы лечения эпилепсии не позволили контролировать приступы;
- у пациента отмечаются частые и длительные депрессии в связи с эпилепсией.
Врачи-неврологи Юсуповской больницы при лечении эпилепсии отдают предпочтение наиболее безопасным методикам и малоинвазивным процедурам. Каждое терапевтическое мероприятие, назначенное пациенту при эпилепсии, является обоснованным и рациональным.
Преимущества стимуляции блуждающего нерва
Стимуляция блуждающего нерва является малоинвазивной методикой, применяемой в Юсуповской больнице. Она обладает рядом преимуществ при лечении эпилепсии:
- после того, как под кожу пациента установлен стимулятор, эпилепсии приступы становятся редкими, снижается их тяжесть;
- процедура позволяет эффективно контролировать приступы;
- стимуляция способствует улучшению общего состояния пациента;
- методика является малоинвазивной. Для установки устройства требуется только два прокола в области ключицы и шеи;
- восстановление организма после операции происходит в минимальные сроки.
При лечении эпилепсии врачи-неврологи Юсуповской больницы отдают предпочтение медикаментам, однако при их неэффективности стимуляция блуждающего нерва позволяет получить положительный результат.
Эпилепсия у подростков: симптомы
Эпилепсия характеризуется нарушением активности клеток в головном мозге, когда возбуждение нейронов преобладает над процессами торможения. В результате возникают эпилептические приступы, которые очень разнообразны в своем проявлении. У подростков наиболее часто встречаются фокальные приступы, возможно с вторичной генерализацией, но и не исключены генерализованные припадки.
Фокальные эпилептические приступы возникают в определенной зоне головного мозга и затрагивают соседние ткани. Клиническая картина эпилептического приступа у подростка будет зависеть от области, где зарождается патологическое возбуждение:
- височная область. Наиболее часто эпилепсия поражает этот участок мозга. Во время эпилептического приступа пациент может ощущать странные неконтролируемые чувства и эмоции. Возникает повышенная тревожность;
- лобная область. У пациентов появляется мышечная слабость, нарушение речи. Эпилептические приступы часто возникают во сне, что сопровождается поворотами головы, хаотичными движениями ногами;
- теменная область. У пациентов отмечаются сенсорные приступы: человек может ощущать покалывание в конечностях, тепло или холод, онемение некоторых участков тела;
- затылочная область. Эпилептический приступ нарушает работу органов зрения. У пациента начинают двигаться из стороны в сторону глазные яблоки, дергаться веки. Перед глазами появляются вспышки света, узоры, образы. Эпилептический приступ нередко сопровождается болевыми ощущениями. До и после приступа у пациента может сильно болеть голова.
При генерализованном приступе патологическое возбуждение затрагивает головной мозг полностью. Данный вид эпилепсии существенно ухудшает качество жизни, поскольку связан с риском получить травму головы или лица во время приступа. Генерализованная эпилепсия обычно сопровождаются аурой – субъективными ощущениями, предвещающими приступ. Среди генерализованных приступов выделяют:
- тонико-клонические. Приступ начинается с тонической фазы, когда все тело резко напрягается и может вырваться непроизвольный крик. Далее у больного возникают судорожные подергивания. Во время приступа человек может потерять сознание. Эпилептический приступ обычно длится недолго (до пяти минут), после чего человек ощущает сильную усталость или может уснуть. Тонико-клонические приступы, дополнительно к основным проблемам, доставляют подростку значительный психологический дискомфорт. Возрастает тревожность, поскольку нельзя предугадать, когда будет следующий приступ. Развивается неуверенность в себе, подростку трудно социализироваться.
- абсансы. Характерной особенностью данного вида приступов является отключение сознания на несколько секунд или минут. Человек замирает и не реагирует на внешние раздражители. Абсансы могут сопровождаться непроизвольными подергиваниями пальцев рук, мышц лица. Абсансы создают трудности обучения в коллективе, так как во время приступа подросток пропускает часть информации, излагаемой учителем. Приступ наступает внезапно, иногда без ауры. При этом человек может прерваться на полуслове, а после окончания приступа продолжить разговор.
- атонические приступы. В этом случае мышцы резко теряют тонус и человек падает. Существует большая вероятность получить серьезную травму во время приступа.
Характер эпилептических приступов обычно остается стереотипным. С развитием заболевания без адекватной терапии приступы будут учащаться, а их интенсивность усиливаться.
Излечима ли эпилепсия?
Прежде чем начинать лечение, следует определить диагноз, потому что и потеря сознания, и различные судороги могут происходить из-за резкого падения сахара крови, анемии, отравления, высокой температуры, нарушения мозгового кровообращения, дефицита кальция и других состояний. Назначать таким больным сразу противоэпилептические препараты нельзя. Диагноз эпилепсия ставится только тогда, когда эпилептические припадки повторяются.
Процент больных эпилептическими приступами мог быть значительно ниже, если бы больные принимали лекарства регулярно и не прекращали самостоятельно лечение. Решение об отмене лекарственных препаратов может принимать только врач, и не ранее, чем через 5 лет лечения, если за это время у больного не было эпилептических приступов. В Юсуповской больнице врач-эпилептолог всегда контролирует, как развивается болезнь пациента.
Диагностика заболевания в Юсуповской больнице
Определить достоверный диагноз после одного единственного приступа не в силах ни один врач, так как эпилептический припадок может случиться однократно и у вполне здоровых людей.
Для проведения диагностики в Юсуповской больнице используются следующие современные методы:
- компьютерной и магнитно-резонансной томографии;
- ангиографии;
- электроэнцефалографии;
- нейрорадиологической диагностики;
- осмотра окулистом глазного дна;
- биохимического анализа крови.
В некоторых случаях назначается выполнение люмбальной пункции — исследования, позволяющего выявить поразившую головной мозг инфекцию.
Как предотвратить приступ эпилепсии
Приступы эпилепсии протекают по-разному в зависимости от формы заболевания. Самое тяжелое течение заболевания сопровождается приступами с потерей сознания, конвульсиями, больной часто травмируется, после приступа ничего не помнит. Другой вид эпилептических припадков проходит без потери сознания. Больной может застыть на время, у него останавливается взгляд, начинается судорога конечностей, он может пришлепывать губами. Если больной стоял, то судорога конечностей может заставить его присесть, затем он теряет контроль и опрокидывается на спину. В большинстве случаев больные эпилепсией не помнят себя в такие минуты.
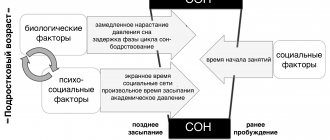
Недосыпание малыша или школьника может привести к развитию приступа, если ребенок болен эпилепсией. Существуют определенные нормативы сна, которые должны быть соблюдены для болеющего ребенка:
- новорожденный спит днем от 8 до 9 часов, ночью от 10 до 12 часов;
- с 3 месяцев днем ребенок спит от 6 до 7 часов, ночью до 10 часов;
- с полугода не менее 15 часов в сутки;
- с 10 месяцев не менее 14 часов в сутки;
- с полутора лет не менее 13 часов в сутки;
- от трех до семи лет не менее 12 часов в сутки;
- от 14 до 17 лет не менее 9 часов в сутки.
Взрослый, болеющий эпилепсией, для предотвращения развития приступа должен спать не менее 8 часов в сутки, пожилые люди не менее 7 часов.
Как предотвратить эпилепсию у детей и взрослых
Чтобы предотвратить эпилепсию у ребенка, следует начинать профилактику до его рождения. Не принимать алкоголь, не курить во время беременности, периода кормления грудью, рационально питаться, выполнять все рекомендации врача.
У маленьких детей причиной эпилепсии может стать внутриутробная гипоксия – на такое нарушение указывают результаты исследований во время беременности. Беременная должна будет пройти лечение и находиться под присмотром врачей. Приступ эпилепсии у малыша может вызвать инфекция мозга – это одна из самых частых причин развития эпилепсии.
Прогноз
Прогноз при эпилепсии в случае соблюдения врачебных рекомендаций, своевременном приёме препаратов, благоприятный. Для этого человеку важно сохранять бережное отношение к своему здоровью: поддерживать режим дня, иметь полноценный сон, не допускать перенапряжений, полностью отказаться от вредных привычек, таких как сигареты и алкоголь.
В большинстве клиник больных эпилепсией наблюдают неврологи или психотерапевты, которым подчас сложно разобраться в деталях диагностики и тонкостях лечения этого заболевания. Только для одного ЭЭГ нужен огромный опыт и умения профессионала. Поэтому в Юсуповской больнице работают узкоспециализированные врачи-эпилептологи, которые могут ответить на все волнующие вас вопросы. Записаться к ним на консультацию можно по телефону Юсуповской больницы.
Лечение в Юсуповской больнице
Для облегчения состояния больных, страдающих эпилепсией, в арсенале специалистов клиники неврологии Юсуповской больнице имеется несколько способов. Грамотно подобранное лечение и строгое следование эпилептиком врачебных рекомендаций позволяют добиться стойкой ремиссии на длительное время.
Медикаментозное лечение способствует снижению электрической активности в доле головного мозга, где локализовано заболевание, предварительно выявленное посредством ЭЭГ (электроэнцефалографии). Лечение пациентов в Юсуповской больнице проводится с применением самых современных лекарственных препаратов, оказывающих выраженный терапевтический эффект и обладающих минимальных количеством побочных действий. В ходе медикаментозного лечения в Юсуповской больнице пациентов постоянно наблюдают врачи, контролирующие течение заболевания.